La diabetes y la enfermedad de Alzheimer también están relacionadas. En concreto, los pacientes con diabetes presentan el doble de riesgo de presentar demencia que la población no diabética en los países occidentales, tal y como se ha puesto de manifiesto en el marco de la reunión Controversias en Endocrinología y Nutrición, organizada Sociedad Española de Endocrinología y Nutrición (SEEN) y que ha reunido a más de 1.000 participantes en el Hotel Eurobuiling de Madrid los días 25, 26 y 27 de octubre.
“En nuestro medio hemos comprobado que el paso de deterioro cognitivo a demencia en dos años es casi el doble en la población con diabetes tipo 2 que en la población general. Por tanto, la diabetes tipo 2 aceleraría la progresión del deterioro cognitivo con el consiguiente impacto socio-sanitario que ello comporta”, ha explicado la doctora Cristina Hernández, médico especialista en Endocrinología y Nutrición del Hospital Universitario Vall d’Hebron e investigadora senior del Instituto de Investigación del mismo hospital.
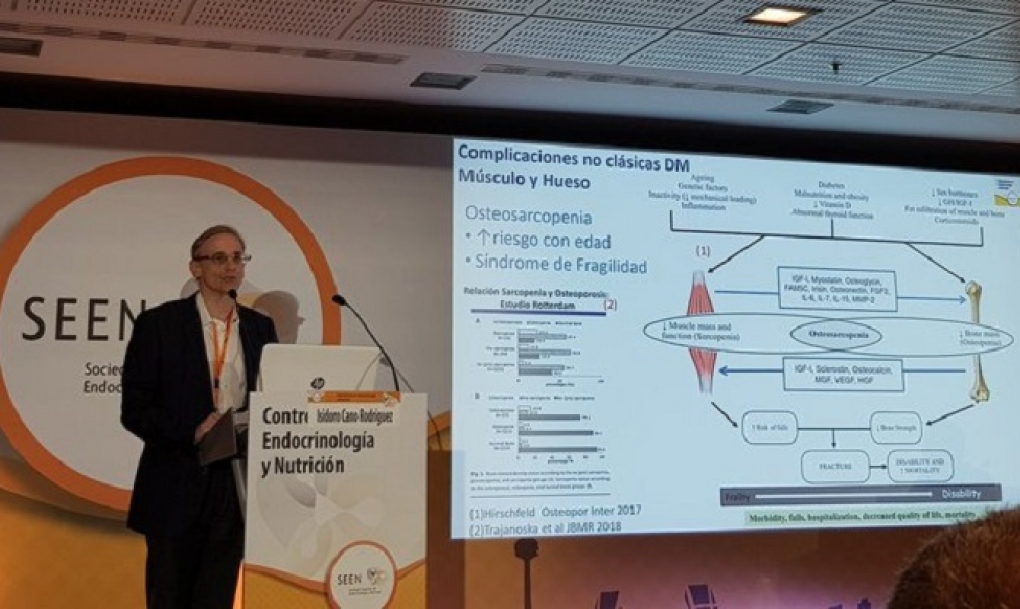
En la mesa Complicaciones no clásicas de la diabetes tipo 2, moderada por el doctor Carlos Morillas, vocal de formación y docencia de la junta directiva de la SEEN y del servicio de Endocrinología y Nutrición del Hospital Doctor Pesset de Valencia, se ha centrado en “las grandes olvidadas de la diabetes”. Entre ellas, las enfermedades osteomusculares y cognitivas como la enfermedad de Alzheimer.
El experto apunta a que la comunidad científica no las estudia tanto porque no aumentan de forma clara la morbimortalidad cardiovascular. “Sin olvidar las complicaciones clásicas, tenemos que prestar más atención a la parte osteomuscular, por ejemplo. Lo importante de estas enfermedades es buscarlas porque probablemente se pueden prevenir y algunas de ellas tienen mejor evolución que las complicaciones más estudiadas”.
La importancia del diagnóstico precoz de
La doctora Hernández, que se ha encargado de abordar en concreto el deterioro cognitivo como complicación no clásica de la diabetes, ha apuntado a la necesidad de implementar estrategias que pueden ser útiles para el diagnóstico precoz del deterioro cognitivo a través del examen de la retina.
“Nuestro grupo está investigando la utilidad del examen de la retina para identificar a los pacientes con deterioro cognitivo en fases muy incipientes, la retina como ventana del cerebro”. Y es que, en la actualidad, no existe ningún tratamiento farmacológico específico para el deterioro cognitivo y la demencia. “Sin embargo”, apunta, “en los pacientes con diabetes, evitar las hipoglucemias, factor de riesgo de demencia, y emplear fármacos que reduzcan la resistencia a la insulina (un mecanismo clave implicado en el desarrollo del Alzheimer), parecen dos medidas claves para su prevención”.
En la misma línea se ha pronunciado el doctor Morillas, que ha puntualizado que se deberán priorizar, en la medida de lo posible, aquellas terapias que minimicen el riesgo de episodios hipoglucémicos en estos pacientes. La enfermedad de Alzheimer es, además, más precoz en los pacientes con diabetes tipo 2. Como explica, el Alzheimer se relaciona con la resistencia a la insulina, y esta resistencia es muy precoz en la diabetes tipo 2.
“Existe una gran prevalencia de enfermedad de Alzheimer en la diabetes tipo 2, incluso se ha llegado a decir que la enfermedad de Alzheimer es la llamada diabetes tipo 3, pues se relaciona con la resistencia a la insulina, característica de la diabetes. Esta enfermedad neurodegenerativa suele ser más precoz en población diabética. Habría, por tanto, que buscar ese hiperinsulinismo de una forma precoz antes de que apareciese el deterioro cognitivo”, sentencia.
La diabetes es uno de los principales factores de riesgo para el desarrollo de otras enfermedades crónicas prevalentes de alto impacto sociosanitario y se asocia con una disminución de la esperanza de vida de diez años. En España, según los últimos datos publicados, un 13,8% de la población padece diabetes tipo 2, y un 6% lo desconoce. Además, un 14,8% de la población sufre algún trastorno de la tolerancia a la glucosa.
Contra la obesidad
La obesidad ha sido otro de los temas tratados en la reunión Controversias en Endocrinología y Nutrición, organizada Sociedad Española de Endocrinología y Nutrición (SEEN). Según la Organización Mundial de la Salud (OMS), entre 1980 y 2014 la prevalencia mundial de obesidad casi se ha duplicado. En España, la incidencia de sobrepeso estimada en la población adulta (25–64 años) es del 39,3%; la de obesidad (IMC >30kg/m2), del 21,6% (el 22,8% entre los varones y el 20,5% entre las mujeres), y aumenta con la edad.
La obesidad es uno de los principales factores de riesgo para el desarrollo de otras enfermedades crónicas prevalentes de alto impacto sociosanitario como la hipertensión arterial, dislipemia o diabetes mellitus tipo 2. Otras condiciones que están incrementadas por el exceso de grasa corporal son enfermedad isquémica coronaria, accidente vascular cerebral, síndrome de hipoventilación y apnea del sueño, esteatohepatitis, osteoartrosis e infertilidad. Además de un mayor riesgo de desarrollar diversos tipos de cáncer como el de mama, endometrio, colon, renal o hepático.
Teniendo en cuenta las enfermedades asociadas, el paciente obeso puede llegar a tener su esperanza de vida reducida hasta en diez años. Además, se calcula que los costes directos e indirectos asociados a la obesidad suponen un 7% del gasto sanitario total.
Crononutrición: ritmos biológicos, microbiota y nutrición
La doctora Marta Garaulet, catedrática de Fisiología de la Universidad de Murcia e investigadora en Brigham and Women’s Hospital de la Universidad de Harvard, ha sido la encargada de explicar que nuestra biología responde de forma diferente a los alimentos que consumimos en horas distintas del día. “Cenar tarde hace que puedas engordar más o que adelgaces menos consumiendo las mismas calorías que si las tomas a horas más tempranas”, asegura esta experta.
Estudios realizados por Garaulet y los equipos de las Universidades de Harvard y Tufts publicados en la International Journal of Obesity han comprobado que cuanto más temprano hagamos las comidas principales del día, más se reduce el riesgo de ganar peso.
En concreto, un trabajo con 420 personas (50% hombres y 50% mujeres) demostró que las personas que hacían esa comida principal después de las tres de la tarde perdían menos peso que las que comían antes de esa hora, comiendo lo mismo, haciendo el mismo ejercicio y durmiendo las mismas horas. En concreto, los que comieron sobre las 14:30 h perdieron aproximadamente 12 kilos y los que lo hicieron pasadas las 15 h perdieron sólo 8 kilos.
“En este trabajo concluimos que no solo es importante qué comemos, sino también cuándo lo hacemos. Además, descubrimos su explicación metabólica. Detectamos la presencia de un reloj periférico en nuestro tejido adiposo que, en función de los horarios, activa o desactiva genes que afectan a la ganancia o pérdida de peso”, puntualiza Garaulet.
En obesidad, el tejido protagonista es el tejido adiposo
El exceso de energía se acumula en este tejido, y cuando se produce una acumulación excesiva de grasa, hablamos de obesidad. Desde el punto de vista cronobiológico, el tejido adiposo es un tejido periférico en el que se expresan genes “reloj” que juegan un papel fundamental en la fisiología del propio tejido, y en la fisiopatología de la obesidad. Estos genes “reloj” son capaces de regular la expresión rítmica de diversas sustancias bioactivas secretadas por el tejido adiposo como es la adiponectina, la leptina y la resistina, entre otras, y que afectan el metabolismo sistémico. Investigaciones recientes muestran la importancia que tiene el funcionamiento correcto de los genes “reloj” del tejido adiposo y el efecto de su desincronización en el desarrollo de ciertas enfermedades como es la obesidad.
Recientemente, la doctora Garaulet y Frank Scheer, también de la Universidad de Harvard, publicaron un trabajo en tejido graso humano que demostraba que la hora en que mejor toleramos los azúcares es alrededor de las 12 del mediodía, mientras que, por la noche, esa tolerancia a los carbohidratos disminuye hasta cuatro veces. “Vimos que el reloj periférico del tejido adiposo regula la sensibilidad a la insulina. Cuanta menos sensibilidad a la insulina, mayor riesgo de acumular las calorías de los carbohidratos consumidos en exceso en forma de grasa”, explica Garaulet.
Según esta experta, tenemos un “reloj periférico” en el tejido adiposo que, en función de los horarios, activa o desactiva genes que afectan a la ganancia o pérdida de peso. La alimentación es uno de los sincronizadores más importantes de nuestro reloj interno, junto con la luz y el ejercicio. “Cuando comemos, ponemos en hora los relojes periféricos de los órganos implicados en la digestión, como el tejido adiposo, el páncreas, el hígado, el intestino y el estómago. Si comemos a deshora, se produce un desfase con el reloj central, situado en el hipotálamo. Esto provoca una cronodisrupción. Y esta situación se ha relacionado con depresión, cáncer, obesidad, diabetes, Alzhéimer, y en general con todas las enfermedades degenerativas”, según Garaulet.
Nuevos procedimientos endoscópicos
La doctora Nuria Vilarrasa, coordinadora del área de Obesidad de la SEEN, por su parte, ha expuesto las alternativas terapéuticas a la cirugía bariátrica en los pacientes con obesidad mórbida. Aunque apunta que en el caso de obesidades mórbidas, la cirugía bariátrica sigue siendo, hoy en día, la alternativa terapéutica más eficaz a largo plazo. Sin embargo, para una determinada población diana, en concreto, obesidades grado I y II y obesidad mórbida que rechaza cirugía o previo a la misma, ha emergido la endoscopia bariátrica, un grupo específico de técnicas que en su mayoría intentan reproducir los cambios anatómicos observados en la cirugía bariátrica, pero por vía transoral (acceso directo a través de la boca) y endoluminal (acceso por el interior de estómago o intestino).
Respecto a su abordaje, de acuerdo a la doctora Vilarrasa, lo más importante en el tratamiento de las enfermedades es su prevención y detección precoz. En ese sentido, las personas con exceso de peso deben tener una evaluación clínica que permita diagnosticar la enfermedad, identificar las causas y valorar la presencia de otras enfermedades asociadas. “A partir de aquí, se plantea un tratamiento, que consiste en indicaciones para realizar una dieta saludable y actividad física adecuada a su situación. En caso de que esto no funcione el paciente debe ser informado que existen otras opciones coadyuvantes como tratamiento farmacológico o la cirugía bariátrica en casos concretos”. Para ello, la experta apunta a la importancia de la multidisciplinariedad. “Es muy importante la implicación del médico de familia, endocrinólogo, dietistas y otros médicos especialistas, en caso de aparición o sospecha clínica de enfermedades asociadas”, advierte.









Recordamos que SALUD A DIARIO es un medio de comunicación que difunde información de carácter general relacionada con distintos ámbitos sociosanitarios, por lo que NO RESPONDEMOS a consultas concretas sobre casos médicos o asistenciales particulares. Las noticias que publicamos no sustituyen a la información, el diagnóstico y/o tratamiento o a las recomendaciones QUE DEBE FACILITAR UN PROFESIONAL SANITARIO ante una situación asistencial determinada.
SALUD A DIARIO se reserva el derecho de no publicar o de suprimir todos aquellos comentarios contrarios a las leyes españolas o que resulten injuriantes, así como los que vulneren el respeto a la dignidad de la persona o sean discriminatorios. No se publicarán datos de contacto privados ni serán aprobados comentarios que contengan 'spam', mensajes publicitarios o enlaces incluidos por el autor con intención comercial.
En cualquier caso, SALUD A DIARIO no se hace responsable de las opiniones vertidas por los usuarios a través de los canales de participación establecidos, y se reserva el derecho de eliminar sin previo aviso cualquier contenido generado en los espacios de participación que considere fuera de tema o inapropiados para su publicación.
* Campos obligatorios